EĞİTİCİ TIBBİ ANİMASYONLAR – EKG / KALP RİTMİ
- Kalp atımları ile (monitörde) tanı koyun – İngilizce Demo / Oyun
< Learn seçeneği ile görmek istediğiniz ritmi monitorde gözlemleyin, Game seçeneği ile ritim konusunda kendinizi test edin >
Sevgili arkadaşlar :
Eğlenceli ve düşündürücü bir tıbbi animasyonla karşınızdayım.Size 2 tanı amaçlı animasyon sunuyorum.
İlki, sıklıkla rastladığımız kalp atımı ve ritmi ile ilgili.. İlgili alana tıkladığınızda siteye bağlanacaksınız.Kısa bir süre sonra size değişik atımlar ve ritmler belirecek, seçin inceleyin…Hatırlayın..
İkincisi ise, size hasta gelecek.Karşınıza 4 ayrı hasta çıkacak..tek tek çağırın( ismini belirtin megafonla – tıklayıp- kendisini çağırın )..Önce hastanın EKG sini çekin ( düzgün bağlayıp, tüm derivasyonları tıklayarak ).. Ardından öyküsü ile değerlendirin. Ve klinik tanınızı koyun..Hem eğlenceli hemde hatırlatıcı animasyonlar…
* Monitörde aritmi tanısı video ( tıklayın , ilgili sayfaya gidin ! )
Kısa bilgiler:
Aritmi normal olmayan kalp ritmidir. Çarpıntı ve ya kısa bir sürelik durma hissi yaratır. Bu süre o kadar kısadır ki hastalar genel olarak herhangi bir değişiklik hissetmeyebilirler. Aritmiler ayrıca kalbinizin çok hızlı veya çok yavaş atmasına sebep olabilirler. Bazı aritmiler belirgin semptomlar (belirtiler) göstermezler. Bazıları ise baş dönmesi göz kararmasına sebep olabilir.
Temel olarak iki çeşit aritmi vardır.
- Bradikardi: kalp hızı yavaşladığında – dakika da 60 atımdan az olan ritmler
- Taşikardi: kalp hızı hızlandığında – dakika da 100 atımdan fazla olan ritmler
Çok kısa sürdüğünde, aritmi hiç bir semptom göstermeye bilir, sadece çok dikkat edildiğinde atlanmış bir atımlık bir ritm sezebilirsiniz.
Ayrıca, göğüs ve boyun bölgesinde, titreme hissebilirsiniz.
Aritmiler şiddetli veta kalbin normal çalışmasını etkileyecek kadar uzun sürdüklerinde, vücuda yeterince kan pompalanmayabilir. Bu durumda yorgunluk, baş dönmesi veya baygınlık yaşabilirsiniz. Bazı durumlarda ölüme sebep verebilir.
Taşikardiler, kalbin kan pompalama yeteneğini azaltarak, nefes darllığı, göğüs ağrısı, baş dönmesi veya bilinç kaybına sebep olabilirler. Eğer aritmi şiddetli ise, kalp krizine veya ölüme sebebiyet verebilir.Düzenli bir nabızda da aritmi olabileceği gibi, normal, yavaş veya yüksek kalp hızlarında da da aritmi olabilir..
Aritmi’nin nedeni nedir?
- Koroner arter hastalığı (kalp damar hastalığı),
- Kandaki elektrolit dengesizlikleri (potasyum düşüklüğü veya yüksekliği vb),
- Kalp kası hastalıkları,
- Kalp krizi sonrasında oluşan hasarlar,
- Kalp ameliyatından sonraki iyileşme süreci,
Aritmiler, normal ve sağlıklı kalplerde de görülebilir..
Bazı Aritmiler:
- Atriyal Prematür (erken) Atımlar (APA, APS, APC, SVE): Bunlar kulakçıklarda-atrium zamanından önce oluşan ekstra atışlardır. Çoğunlukla zararsızlardır ve tedavi gerektirmezler. Ancak sık olursa atriyal fibrilasyon denen önemli bir ritim bozukluğunun habercisi olabilir.
- Ventriküler Prematür (erken) Atımlar (VPA, VPS, VE, PVC): Bunlar en yaygın aritmiler arasındadır ve kalp rahatsızlığı olan ya da olmayan bir çok insanda görülebilir. Bazı insanlarda stres, fazla kafein ya da nikotin ya da fazla egzersize bağlı olarak görülebilir. Fakat bazen VPS’ler kalp hastalığı veya kalp hastalığı dışında da (tiroid hastalıkları, elektrolit dengesizliği vs) ortaya çıkabilir. Sık VPS’si ve/veya buna bağlı semptomları olan insanlar bir kalp doktoru tarafından incelenmelidirler. Yine de bir çok insanda VPS’ler genellikle zararsızlardır ve tedaviye nadiren ihtiyaç duyulur.
- Atriyal Fibrilasyon (AF): kulakçıkların normal olmayan bir şekilde kasılmasına neden olan, çok yaygın görülen düzensiz bir kalp ritmidir. En önemli ve korkulan yan etkisi kalp içinde pıhtı oluşmasına zemin hazırlaması ve bu pıhtıların yerinden kopup vücudun değişik yerlerine (özellikle beyine) gidip ciddi problemlere yol açmasıdır. Atriyal fibrilasyon sağlıklı insanlarda da nadiren görülebilmekle birlikte özellikle bazı durumlarda sık görülür:
- Kalp damar hastalığı
- Tiroid bezinin aşırı çalışması (zehirli guatr: tirotoksikoz),
- Hipertansiyon
- Kalp kapak hastalıkları (özellikle mitral darlığı)
- Kalp yetmezliği
Yaş ilerledikçe atriyal fibrilasyon görülme sıklığı artar.
- Paroksismal supraventriküler takikardi (PSVT, PAT): Karıncıkların-ventrikül üst bölümünden başlayan genellikle hızı dakikada 150-200 arasında, düzenli bir aritmidir. PSVT aniden başlar ve birden sona erer. Süresi değişkendir. Kalp hızı yüksek olduğu için özellikle uzun sürerse rahatsızlık uyandırır. Kendiliğinden geçebildiği gibi, bazı manevralarla (öksürme, kusma refleksini uyandırma vb) da sonlanabilir. Bazen ise sonlanması için sağlık kuruluşunda damardan ilaç vermek gerekebilir. Toplumda nadir olmayarak görülür.
- Ventriküler Takikardi (VT): Ciddi bir aritmidir. Karıncıklardan kaynaklanır. Bu hızlı ritim, kalbin yeterince kanla dolmasını engeller, böylelikle vücuda daha az kan pompalanır. Kalp rahatsızlığı olan insanlarda sonuçları çok ciddi olabilir ve yanında kanın yeteri kadar pompalanmamasına bağlı şikayetler (baş dönmesi, göz kararması vb) gözlenebilir. Zamanında tanınmalı ve müdahale edilmelidir.
- Ventriküler Fibrilasyon: Karıncıklardan kaynaklanan tamamen düzensiz ve yetersiz kasılmalardan oluşan ölümcül bir ritim bozukluğudur. Karıncıklar kas seğirmesi gibi titrer, etkili bir kasılma oluşturamaz ve vücuda kan pompalayamazlar. Hastaya CPR – (resussitasyon) canlandırma ve defibrilasyon (elektroşok) yapılmalıdır.
- Bradiaritmiler (kalp hızının yavaş olduğu aritmiler): Bunlar kalbin elektriksel iletim sistemindeki bir rahatsızlıktan kaynaklanabilecek yavaş kalp ritimleridir. Kalpte uyarı çıkaran merkez olan sinüs düğümü hastalıkları ve iletimi engelleyebilen kalp blokları başlıca nedenlerdir..
Aritmi tedavisi süresine ve tipine göre değişim gösterir.Anestezi altında rastladığımız Taşiaritmik ( VPS..) jetokain % 2 – aritmal kullanılır..Erişkin için doz; İV puşe – 05-1 mg/kg dır..Atrial-kulakçık kaynaklı aritmilerde aritmali kullanmayın..Beta bloker ve diğer anti aritmiklerde sıklık ile kullandığımız ajanlar arasındadır..Detay’a girmeyeceğim..
CPR – Cardiopulmonary Resuscitation/Kardiyopulmoner resusitasyon
(Kalp Akciğer Canlandırması)
Dünyadaki tüm Resüsitasyon kuruluşlarının temsilcilerinin yaptığı bilimsel çalışmalar sonucunda ILCOR– International Liaison Committee on Resuscitation– tarafından her beş yılda bir Resüsitasyon klavuzu güncellenerek yayımlanmaktadır.American Heart Association (AHA) ve European Resuscitation Council’in de (ERC) üye oldukları bir kuruluştur.Aşağıdan son güncel olan CPR (değişim) bilgilerine ulaşabilirsiniz.
-
- ERC – European Resuscitation Council/Avrupa Resüsitasyon Konseyi (İng.)kaynak- buradan
- Halk’ımız için basit anlatım ve görsel uygulamalı CPR- Yeniden canlandırma notlarına buradan ulaşın.
- Temel Yaklaşımlar (Güncellenen son uygulamalar – 2020 ** ) ;
- Temel Yaklaşımlar (2015 için uygulama değişimleri neler idi? Günümüzde de geçerli 2015 uygulamaları mevcuttur – Dikkat!) ;
- Kardiyak arrest olan erişkin hastalarda epinefrin/adrenalin uygulaması, epinefrin uygulanmaması veya plaseboya göre; taburculuk ve diğer zaman dilimlerinde sağkalım / iyi nörolojik sonlanım açısından faydalı mıdır?
- Kardiyak arrest sonrasında spontan dolaşım sağlanan hastalarda hafif hipotermi (32-34 C hedefi), normotermi hedefine göre (36-37 C) belirlenen zaman intervallerinde sağkalım ve iyi nörolojik/fonksiyonel sağkalım için faydalı mıdır?
- Kasılması olan her hasta epilepsi nöbetindemidir?
- Bak-Dinle -Hisset varmı?
- Göğüs basısı (Kompresyon) nasıl olmalı?
- Çocuklarda CPR nasıl?
- Yabancı Cisim Aspirasyonunda CPR yaklaşımı?
CPR da Güncel Değişiklikler ▼
(2015 yılı uygulamalarında değişikliğe gidilen Yeni/Değiştirilmiş Güncel uygulamalar kısaca aşağıdaki gibidir, diğer değişmeyen uygulamaları aynen geçerlidir)
✓ Yetişkin Temel ve İleri Kardiyak Yaşam Desteği ▼
Erken Kardiyopulmoner Resusitasyona Başlama Kararı :
• 2020 (Güncellenmiş durum!): Hasta gerçekten arrest değilse bile göğüs kompresyonu nedeniyle hastaya zarar verme riski düşük olduğundan, arrest düşünülen kişiler için CPR başlatılmasını önerilmekte.
Nedeni : Yeni kanıtlar, kardiyak arrest olmayan bir kazazadeye göğüs kompresyonu uygulandığı zaman zarar görme riskinin düşük olduğunu göstermektedir. Profesyonel olmayan kurtarıcılar, kazazedenin nabzının olup olmadığını doğru bir şekilde tespit edemezlerse, CPR yapmamanın verdiği zarar, gereksiz göğüs kompresyonunun verebileceği zarardan daha fazla olacaktır.Çıkan sonuç : Halktan kurtarıcıların hastaya zarar verme endişesi ile kardiyopulmoner arreste müdahale etmekten çekinmelerine gerek yoktur.
• 2020 (Değişmedi / Tekrar Onaylandı): Şoklanabilir ritimli kardiyak arrestte, ilk defibrilasyon girişimi başarısız olduktan sonra adrenalin uygulanması makul olabilir.Nedeni ► Adrenalini erken uygulama önerisi, adrenalinin spontan dolaşımın geri dönüşü ve sağkalımı artırdığını gösteren 8500’den fazla hastada yapılmış çalışmalar ile destekleniyor. CPR sonrası 3 ay sonra nörolojik iyileşmenin de adrenalin sayesinde daha iyi olduğu ön görülmüştür.
Erken Adrenalin Uygulanması :
• 2020 (Değişmedi / Tekrar Onaylandı): Şoklanamaz ritimlerde mümkün olan en kısa sürede adrenalin başlanmalı.
✓ Eş Zamanlı Görsel İşitsel Geribildirim• 2020 (Değiştirilmedi / Tekrar Onaylandı): CPR performansının uygun hale getirilmesi için eş zamanlı olarak CPR sırasında görsel-işitsel geri bildirim cihazlarının kullanılması makul olabilir.
✓ Cpr Etkinliğinin Fizyolojik Monitorizasyonu
• 2020 (Güncellenmiş, Değiştirildi): Arteriyel kan basıncı veya ETCO2 gibi fizyolojik parametrelerin izlenmesi ve optimize edilmesi mümkün olduğunda CPR’ın kalitesini arttırır.
✓ Erişkin Temel Ve İleri Yaşam Desteği
IV (damar içi) Yol IO (kemik içi) yola göre Daha Öncelikli!
• 2020 (Yeni): Kardiyak arrestte ilaç uygulaması için ilk olarak İV yol mantıklıdır.
• 2020 (Güncellenmiş): IO (kemik içi) yol, IV erişim girişimlerinin başarısız olması veya uygun olmaması durumunda dikkate alınır. Bu işlem, kaval kemiğin ön üst iç yüzü, kaval kemiğinin alt ucu iç kısmı, uyluk kemiğinin 1/3 alt kısmı, elbilek kemiklerinin alt uç kısımları ve kalça kemiğinin üst ön kısmına yapılabilir.
• ✓ 2020 (Güncellenmiş): Kardiyak arrest sırasında sürekli invazif arteriyel kan basıncı izlemesi olan hastalar için CPR etkinliğini değerlendirmek için diyastolik kan basıncını kullanmak mantıklıdır.
✓ İyileşme Sürecinde Destek (2020 de klavuzda en önemli değişim; Yaşam zincirinin – İyileşme (Recovery) olan 6. halka’nın eklenmesidir)• 2020 (Güncellenmiş): Arrest olup dönen hastaların hastaneden taburcu edilmeden önce fiziksel, nörolojik, kardiyopulmoner ve hafıza/bilinç bozuklukları için rehabilitasyon değerlendirilmelerinin yapılması ve tedavi almaları önerilmekte.
• 2020 (Yeni): Hastaların faaliyet / iş beklentilerine geri dönmek için kapsamlı, multidisipliner taburculuk planlaması önerilmekte.
• 2020 (Yeni): Anksiyete, depresyon, travma sonrası stres ve yorgunluk için kardiyak arrest olmuş hastaların ve ailelerinin destek almaları önerilir.
✓ Gebelikte Kardiyak Arrest ▼• 2020 (Yeni): Gebe hastalar hipoksiye daha yatkın olduğundan, gebelikte kardiyak arrest nedeniyle resüsitasyon sırasında oksijenizasyon ve havayolu yönetimine öncelik verilmelidir.
• 2020 (Yeni): Maternal resüsitasyon ile potansiyel etkileşim nedeniyle, gebelikte kardiyak arrest sırasında fetal izleme yapılmamalıdır.
• 2020 (Yeni): Resüsitasyondan sonra komada kalan gebe kadınlar için hedeflenmiş vücut sıcaklığı yönetimi önerilmekte.
✓ Pediatrik Temel Ve İleri Kardiyak Yaşam DesteğiGüncellenmiş Öneriler ▼
Ventilasyon Hızında Değişiklikler – Kurtarıcı tarafından verilen soluk :
• 2020 (Güncellenmiş/Yeni): Nabzı olan ancak solunum çabası olmayan veya yetersiz olan bebekler ve çocuklar için her 2-3 saniyede bir (20-30 nefes / dakika) 1 nefes verilmelidir.
• 2020 (Güncellendi): Bebekleri ve çocukları entübe etmek için kafsız entübasyon tüpü/ETT’ler yerine kaflı ETT’lerin tercih edilmesi mantıklıdır. Kaflı ETT kullanıldığında, ETT boyutuna, konumuna ve kaf şişirme basıncına (genellikle <20-25 cm H2O) dikkat edilmelidir.
• 2020 (Güncellendi): Pediyatrik hastaların endotrakeal entübasyonu sırasında rutin krikoid bası uygulanması önerilmemektedir.
• 2020 (Güncellendi): Herhangi bir ortamda pediyatrik hastalar için, ilk adrenalin dozunun göğüs kompresyonlarının başlamasından itibaren 5 dakika içinde uygulanması mantıklıdır.
• 2020 (Yeni): Her doğuma, yenidoğan resüsitasyonunun ilk adımlarını gerçekleştirebilen ve tek sorumluluğu yenidoğanın bakımı olan en az 1 kişi katılmalıdır.
+ Erişkin kardiyak arrestte dakikada 100-120 kompresyon uygulanması önerilmektedir
+ Kompresyon ventilasyon oranı 30:2’dir
Erişkin hastalarda kompresyon derinliği 4.5-5.5 cm arasında olmalıdır (5 cm>, 6 cm <).+ VF (vent.fibrilasyon) veya nabızsız VT (vent.taşikardi) olan hastalarda defibrilasyon öncesi 30-60 sn KPR uygulanması önerilmektedir.
+ Kardiyak ritmin değerlendirilmesi, her 2 dakikada bir yapılmalıdır (ancak boşa zaman kaybetme!)
+ Hastane içi veya dışında kardiyak arrest olan hastalarda, havayolu yönetimi için BMV-Balon Maske Ventilasyonu veya ileri havayolu yöntemleri seçilebilir; ileri havayolu yöntemleri açısından endotrakeal entübasyon veya supraglottik cihazlar arasında fark yoktur!?.
+ Defibrilasyonun gerçekleştirilmesinden sonra, hemen ritm kontrolü önerilmez (zaman kaybı?)
+ Hastane öncesi dönemde, kardiyak arrest olan hastalar pasif ventilasyon teknikleriyle oksijenize edilebilir (maske, orofaringeal tüp)
+ Çocuklarda ABC /Airway-Breathing-Circulation yerine CAB sırasının izlenmesiyle ilgili komite görüş bildirmemektedir? Çocuk kardiyak arrestlerinde, sadece kompresyon uygulanan KPR tekniği önerilmez!
+ İnfantlarda kompresyon derinliği göğüs ön-arka çapının 1/3’ü (yaklaşık 4 cm), çocuklarda ise 5 cm olmalıdır.
Çocuklarda VF ve nabızsız VT’de önerilen enerji dozu 2-4 J/kg’dır.
** ILCOR artık ilkyardım uygulamaları açısından, travmatik boyun yaralanması şüphesi olan hastalarda “rutin” boyunluk, yastıkçık, boyun sabitleme tekniklerinin uygulanmasını önermiyor.

+ Bildiğiniz gibi TYD/Temel Yaşam Desteği, kardiyak arrest olan bir hastada ekipman desteği olmaksızın uygulanacak temel müdahaleleri içermektedir.Temel yaşam desteği < 4dk ; İleri kardiyak yaşam desteği < 8dk başlatılmış olmalıdır.
+ 2015 kılavuzunda majör yenilikler söz konusu değildir. Çoğunlukla 2010 kılavuzunda zaten var olan bazı önerilerin ön plana çıkarılması, bazılarının ise geri plana itilmesi şeklinde minör yeniliklerden söz edilmektedir.
+ hastaya CPR uygulayacak hasta başındaki kişi ile 112 komuta kontrol merkezi (KKM) görevlisi arasındaki ilişkinin sağlıklı şekilde kurulması temel ilkedir.Bu görevli arrestin erken tanınmasında, CPR basamaklarının anlatılmasında ve varsa AED lokasyonu-Erken Eksternal Defibrilasyon hakkında bilgi verip AED’nin erken temininde hasta başındaki kurtarıcıya önemli katkılar sunabilir.
ERKEN AED
• Ani kardiyak ölümde, tespit edilen ilk ritm %25-50 oranında VF- vent.fibrilasyondur. Yüksek CPR başarı oranı ; AED varlığında %76 oranında tespit edilmiştir.İlk 3-5 dk’da defibrilasyon uygulanan olgularda sağ kalım oranı yüksektir. Bu başarının artırılması AED kullanımının halka açık alanlarda yaygınlaştırılması ile sağlanabilir.• AED Var :
– Gelir gelmez elektrotları yerleştir
– Ritm analizi (hastadan elini çek)
– Şoklanabilir ritim ise şok ver (hastadan elini çek)
– CPR devam (AED’ün yönlendirmesi ile)
– İlk 3-5 dk uygulanırsa sağ kalım %50-70• AED Yok :
– CPR devam
– Hasta uyanıyor veya normal soluyor ise
– Sağlık personeli durmanı söyleyinceye
– tükeninceye kadar devam+ TYD önerileri önceki ile benzer şekilde muhtemel kardiyak arrest hastasını tanıyıp öncelikle 112’nin uyarılması ile başlıyor.Temel yaşam desteğinin amacı; sadece kalp atımının ve solunumun sağlanması değil, sürdürülebilir bir yaşam sağlamaktır. Bu nedenle ilk müdahale önemlidir.
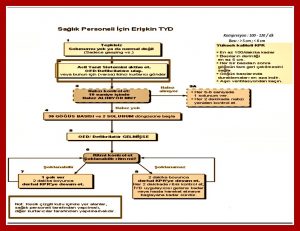
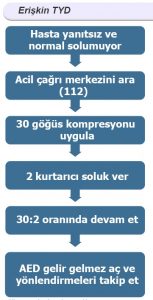
Temel Yaşam Desteğinin basamakları
• Kardiyak Arresti hemen tanıma
• Acil yanıt sistemini harekete geçirme
• Erken CPR
• Erken Defibrilasyon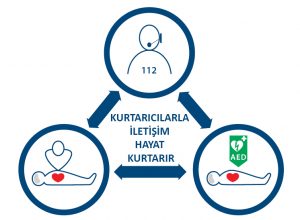
Sorulu Cevaplı Bazı Başlıklar – 2015 :
Sağkalım ve iyi nörolojik sonlanımla ilgili yeterli veri mevcut değil, kanıtlar tek çalışmanın sonuçlarına dayanıyor. Ama epinefrin uygulanan hastaların hastane yatışlarının daha fazla olduğu ve hastane öncesinde spontan dolaşımın dönüşünün (ROSC), epinefrin uygulanan hastalarda daha fazla olduğu belirtiliyor. Bu nedenle kardiyak arrestte epinefrin uygulanması hala öneriliyor.
Başlangıçta şoklanabilir ritmi olan ve spontan dolaşım döndüğü halde cevapsız olan hastane dışı kardiyak arrest hastalarında hedeflenmiş vücut ısısı (hipotermi) uygulaması önerilmektedir. Bu öneri şoklanabilir ritmi olmayan hastane dışı arrestler ve herhangi bir ritmle başvuran hastane içi arrestler için de geçerlidir.
Önce hastanın yanıtsızlığı ve normal soluyup solumadığı değerlendirilmeli. Bu aşamada şu uyarı yapılıyor: Arrest olan hastalarda beyne kan gitmemesine (anoksi-hipoksi) sekonder olarak nöbet benzeri kasılmalar olabilir ve hastanın arrest olduğu anlaşılmayabilir. Bu nedenle hastaya yardım edebilecek kurtarıcıların epilepsi nöbeti gibi bir tabloda aslında hastanın epilepsi nöbeti değil arrest olabileceğini bilmesi ve bu hastaların normal soluyup solumadığını değerlendirmesi gerekiyor.
Solunumun normal olup olmadığının değerlendirmesinde “bak, dinle, hisset” yöntemi öneriliyor.En fazla 10 sn zaman ayırın!
5 cm > derinlik önerilirken 6 cm den daha fazla kompresyon olmaması uyarısı yapılmış. Göğüs masaj hızı 100-120/dk olmalıdır.Her masaj sonrası göğüsün tam ekspanse olmasına izin verilmeli. Kompresyonlar arası kesinti olmamalı, zorunlu hallerde bu kesinti süresi 10 saniyeyi aşmamalı. Soluk verirken göğüs kafesinin yükseldiği görülecek şekilde olmalı ve yaklaşık 1 sn süresince soluk verilmeli. Göğüs masajı soluk oranı 30:2 oranını korumalı!..Basılara en fazla 10 sn ara verilebbilir, 2 solunum periodu da 5-6 sn. de tamamlanmalıdır..Hasta entübe ise kompresyonla beraber hasta solutulabilir (dk / 10)..
Çocuklarda erişkinlere uygulanan TYD basamakları uygulanabilir. Ancak eğitimli CPR uygulayıcıları için bu uygulama modifiye edilebilir. Şöyle ki, kurtarıcı kişi tek ise, 112 aramak ya da CPR ye başlamaktan önce 5 kurtarıcı soluk verilebilir. Bu uygulama boğulma vakaları içinde yapılabilir. Çocuklarda göğüs kompresyon derinliği göğüs ön arka mesafesinin 1/3’ü kadar olmalı (yeni doğanda 4 cm, çocuklarda 5 cm). <1 yaş iki parmak, >1 yaş tek el/ çift el
Yabancı cisim aspirasyonuna bağlı asfiksi olgularında hasta öksürebiliyorsa öksürmesi konusunda telkinde bulunulmalı. Tıkanıklık çok ciddi ise sırta vuru denenmeli, olmuyorsa abdominal manevralar denenmeli. Hasta yanıtsızlaşırsa normal KPR prosedürüne geçilmelidir.
CPR için Kısa kısa..
Arrest erken tanınmalı ki yaşam zinciri erken başlatılsın. Nabız kontrolünün çoğu kurtarıcı tarafından sağlıklı şekilde yapılamadığı ve arresti tanımlamada iyi bir yöntem olmadığı gösterilmiş.
Agonal solunum genellikle yavaş, derin ve çoğunlukla horlama sesinin eşlik ettiği bir solunumdur. Beynin oksijensiz kaldığı halde henüz yaşamsallığını sürdüren bazı beyin hücreleri sebebiyle olan birkaç dakika sürebilen solunum şeklidir. Yanlışlıkla bu solunumu gören kurtarıcılar hastada arrest olmadığı yanılgısına düşmektedir!. Hastaların %40’ında arrestin ilk dakikasında agonal solunum gözlenir. Oysa bu solunum paterninin arrest ile ilişkili olduğunun bilinmesi yaşam zincirinin erken aktive edilmesini sağlayarak sağ kalımı artırır. Kurtarıcının, eğer hasta yanıtsız ise ve normal solumuyorsa kardiyak arresti erken tanıması çok önemlidir. Burada anahtar ise “yanıtsızlık” ve hastanın “normal solumaması” olmaktadır.
Miyokardiyal iskemi hastalarının 1/3’ünde ilk 1 saatte kardiyak arrest gelişir. Bu nedenle kurtarıcıların göğüs ağrısını tanımaları ve arrest olmadan 112’yi aramaları ayrıca önem taşır.
Erken CPR, sağ kalımı 2-4 kat artırabilir. Eğer mümkünse ve kurtarıcı eğitimli ise, göğüs basısı ile beraber solunum desteği de verilmeli. Eğer kurtarıcı eğitimli değilse 112 görevlisi ona sadece göğüs masajı yapması önerisinde bulunmalı.
İlk 3-5 dk’da uygulanan defibrilasyon ile beraber sağ kalım oranı %50-70 civarındadır. Gecikilen her 1 dk, sağ kalım-taburculuk oranını %10-12 oranında azaltır.